Substâncias presentes no vapor produzido pelo produto podem provocar lesões similares às da Covid-19
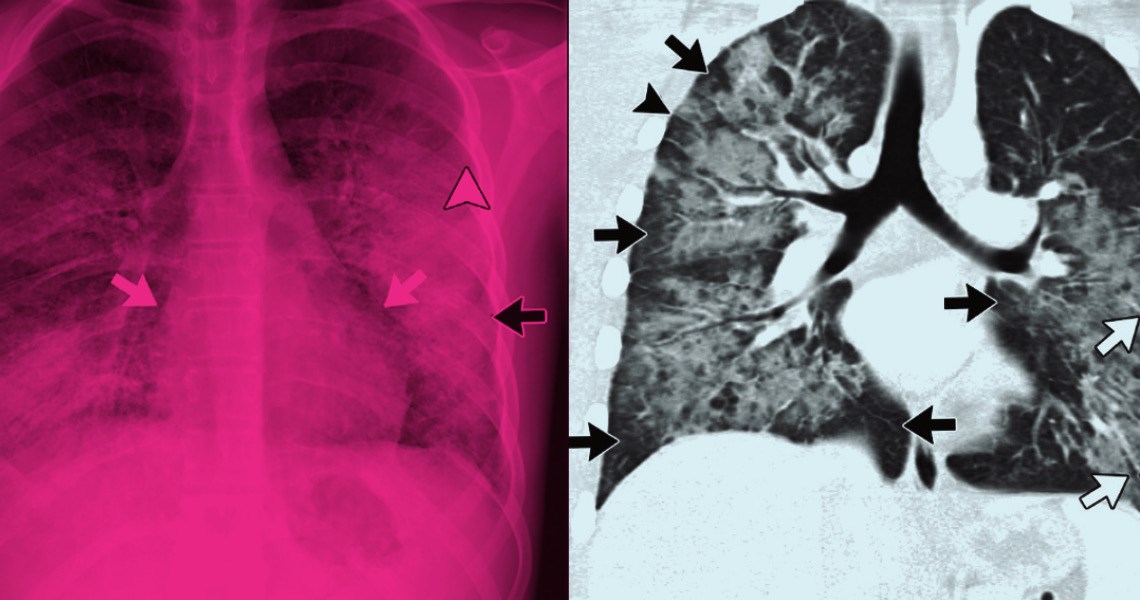
Imagem de raio X e tomografia computadorizada de paciente com lesões (setas brancas e pretas) provocadas pelo uso de cigarros eletrônicosSociedade de Radiologia da América do Norte
Os primeiros casos de uma lesão pulmonar aguda que acabaria associada ao consumo de cigarros eletrônicos começaram a aparecer nos Estados Unidos em abril de 2019. Foi uma surpresa para os médicos. Jovens na faixa de 20 anos, parte deles sem histórico prévio de problemas pulmonares, chegavam aos hospitais norte-americanos acometidos de falta de ar, tosse e dor no peito, muitas vezes associadas a dor abdominal, náusea, vômito, diarreia, fadiga, febre e perda de peso. Em meio a diferentes sintomas, um ponto em comum: todos eram usuários de vapes. Os sintomas haviam se desenvolvido ao longo das semanas anteriores e, em certos casos, em apenas alguns dias. Parte desses pacientes teve que ser transferida para Unidades de Terapia Intensiva; em agosto daquele ano, houve as primeiras mortes.
Os Centros de Controle e Prevenção de Doenças dos Estados Unidos (CDC) começaram, então, a monitorar as ocorrências dessa nova doença, que foi denominada Evali (E-cigarette or Vaping product use-Associated Lung Injury). Por ora, apenas um grande surto de Evali foi verificado. De acordo com dados do CDC, entre o início de 2019 e 18 de fevereiro de 2020, 2.807 hospitalizações e 68 mortes nos 50 estados norte-americanos e territórios foram atribuídas à doença. Mais da metade dos óbitos ocorreu em pacientes obesos ou com algum problema prévio de saúde. Em fevereiro de 2020 o órgão parou de coletar dados dos estados devido à diminuição da incidência de casos e ao surgimento da pandemia de Covid-19. Os sintomas e lesões pulmonares da Evali são parecidos com os da Covid-19.
Leia também:
– Quase 1 milhão de brasileiros fumam regularmente cigarros eletrônicos
No Reino Unido, outro grande mercado para os cigarros eletrônicos, houve, entre maio de 2016 e janeiro de 2021, três óbitos e 231 registros de reações adversas associadas ao uso desses dispositivos. As informações são de reportagem publicada no jornal britânico The Observer em agosto deste ano.
No Brasil, a Agência Nacional de Vigilância Sanitária (Anvisa) contabiliza sete casos de Evali. Para os médicos, esse número certamente não reflete a realidade, visto que a doença não é de notificação compulsória no país. Uma solicitação da Sociedade Brasileira de Pneumologia e Tisiologia (SBPT) para que a Evali fosse de notificação obrigatória não foi atendida pela agência. “A Anvisa basicamente respondeu que a notificação não é compulsória tendo em vista que a Evali é doença que acomete usuários de um produto cuja comercialização é proibida”, relata o coordenador da Comissão Científica de Tabagismo da SBPT, o pneumologista Paulo Corrêa.
Não há um teste ou exame específico para detectar a Evali. O diagnóstico é feito por exclusão de outras doenças pulmonares e pela análise do histórico de uso de cigarros eletrônicos do paciente. Um caso suspeito da doença foi atendido pelo pneumologista Felipe Marques, do Hospital Beneficência Portuguesa de São Paulo. A ocorrência foi descrita em artigo publicado no Jornal Brasileiro de Pneumologia na edição de maio/junho de 2021.
Segundo Marques, a paciente era uma mulher de 48 anos com tosse persistente e fadiga. Ela tinha sido tratada com antibióticos, mas não melhorava. Foram feitos testes sorológicos e de RT-PCR para averiguar se a paciente tinha se infectado com o vírus Sars-CoV-2. Os resultados foram negativos. No entanto, quando foi submetida a uma tomografia computadorizada do tórax, a mulher tinha um quadro característico de pneumonia viral provocado pela Covid-19. “Ela apresentava aquele padrão de opacidade que chamamos de vidro fosco”, relata Marques.
Segundo o pneumologista, a paciente era ex-fumante há 21 anos, mas estava fazendo uso de cigarros eletrônicos durante todo o primeiro semestre de 2020. “Tratamos o quadro com anti-inflamatório e pedimos que ela não usasse mais os cigarros eletrônicos; ela começou a melhorar nos primeiros dias”, conta. Um mês depois, a tomografia mostrava uma recuperação quase completa das lesões.
As causas de quadros agudos relacionados ao consumo de vapes, como esse tratado no Brasil, ainda estão sendo estudadas. Mas um artigo científico publicado no periódico The New England Journal of Medicine em fevereiro de 2020 trouxe uma pista importante: a presença de acetato de vitamina E nos fluidos pulmonares de 48 pacientes em uma amostra total de 51 indivíduos diagnosticados com Evali. Em um grupo de controle, composto de 99 pessoas saudáveis, incluindo 18 fumantes de cigarros eletrônicos, a substância não foi encontrada. O trabalho foi coordenado por pesquisadores do CDC.
O acetato de vitamina E é uma substância viscosa utilizada como aditivo de cigarros eletrônicos, em especial os que contêm o canabinoide THC, derivado de plantas do gênero Cannabis. Sua presença também pode ser encontrada em suplementos vitamínicos e em produtos dermatológicos.
“A hipótese de que o acetato de vitamina E causa a doença ainda precisa ser validada”, comenta Marques. “Há muitos outros componentes dos cigarros eletrônicos que podem ser perniciosos quando inalados.”
Outra substância nociva identificada em líquidos de cigarros eletrônicos é o aromatizante diacetil. Ele também está relacionado a uma doença pulmonar aguda: a bronquiolite obliterante. Também conhecida como “pulmão de pipoca”, a bronquiolite obliterante foi documentada em trabalhadores de uma empresa que fabricava pipoca de micro-ondas. Um estudo publicado em 2019 no Canadian Medical Association Journal identificou essa doença em um jovem de 17 anos, fumante de vape. Antes, em 2015, um trabalho que saiu publicado na revista norte-americana Chest Infections já havia diagnosticado a bronquiolite obliterante em usuário de cigarros eletrônicos de 60 anos de idade.
Artigo científico
MEDEIROS, A. K. et al. Diagnóstico diferencial entre lesão pulmonar associada ao uso de cigarro eletrônico e pneumonia por Covid-19. Jornal Brasileiro de Pneumologia. v. 47, n. 3. 2021.
BLOUNT, B. C. et al. Vitamin E acetate in bronchoalveolar-lavage fluid associated with Evali. New England Journal of Medicine. 20 fev. 2020.
LANDMAN, S. T. et al. Life-threatening bronchiolitis related to electronic cigarette use in a Canadian youth. Canadian Medical Association Journal. 20 nov. 2019.
ATKINS, G. et al. Acute inhalational lung injury related to the use of electronic nicotine delivery system (Ends). Chest Infections. v. 148, n. 4. 1° out. 2015.
Este texto foi originalmente publicado por Pesquisa FAPESP de acordo com a licença Creative Commons CC-BY-NC-ND. Leia o original aqui.


